高齡者多重複雜的醫療與照護需求,對於現存醫療體系在健康照護服務輸送的品質、效率、有效性等造成極大挑戰,目前的照護模式也未能適切回應高齡者及照顧者的需求,因此調整健康照護模式,是現在世界各國高齡健康照護的方向。
我們聚焦於「衰弱不失能」,以「維持高齡者的功能健康」為目標,以「高齡者整合照護」為媒介,發展連結居家、社區和醫院跨場域協作的高齡智慧整合照護模式。
建構功能健康導向高齡智慧整合照護模式
① 發展以「功能健康」為核心的高齡整合照護模式 。
② 建構高齡者整合照護,促進跨場域照護團隊共同協作。
③ 評估高齡者整合照護模式成效,提出未來高齡照護政策建議。
我們希望建立提升高齡者功能健康的多元整合照護模式。
結合不同專科、不同專業成員,形成跨領域的專業團隊,透過醫院、社區、居家等各個不同場域的協作,運用篩檢、評估、照顧管理、跨團隊及跨場域處置介入,對高齡者的營養吞嚥、泌尿功能、睡眠健康、活動能力、認知、情緒、感官功能等,建構有效可行的多元整合照護模式。
成大醫院擁有厚實的高齡醫學臨床服務、教學與研究的基礎,並積極籌備台灣第一間高齡智慧醫院。本研究團隊已具備由各領域專業人員組成之照護團隊,並累積豐富高齡智慧醫療之相關研究與經驗。
未來我們期待將本研究發展之高齡智慧整合照護模式推廣至成大老人醫院、及其他社區醫院實際執行,並將經驗提供至全國作為參考基礎,以供未來國家政策之發展。期許未來台灣的高齡照護,不僅能與國際接軌,也能保有本土脈絡,並能同時與智慧科技結合,提供高齡者及照顧者從醫院到社區與居家之周全整合的照顧服務。
根據世界衛生組織(WHO)定義,健康不僅是疾病的消除,更是身體、心理與社會全面的健全狀態。老化是生命歷程中自然的階段,但不應被等同於疾病或衰弱。高齡者常同時罹患多重疾病而接受醫療照護,卻忽略身體與心理功能是否健全。為回應此需求,WHO提出「長者健康整合式功能評估(ICOPE)」框架,涵蓋認知、行動、營養、聽力、視力及心理健康等面向。本子計畫以ICOPE為基礎,發展本土化的「高齡者功能健康整合照護模式」,重新界定六大核心功能面向,包括:營養咀嚼吞嚥、膀胱功能(排尿)、行動與肌少症、認知功能、情緒心理及睡眠。這些問題皆為臨床上高齡者常見之困擾,亦為造成高齡者多科就醫與多重用藥的重要原因。
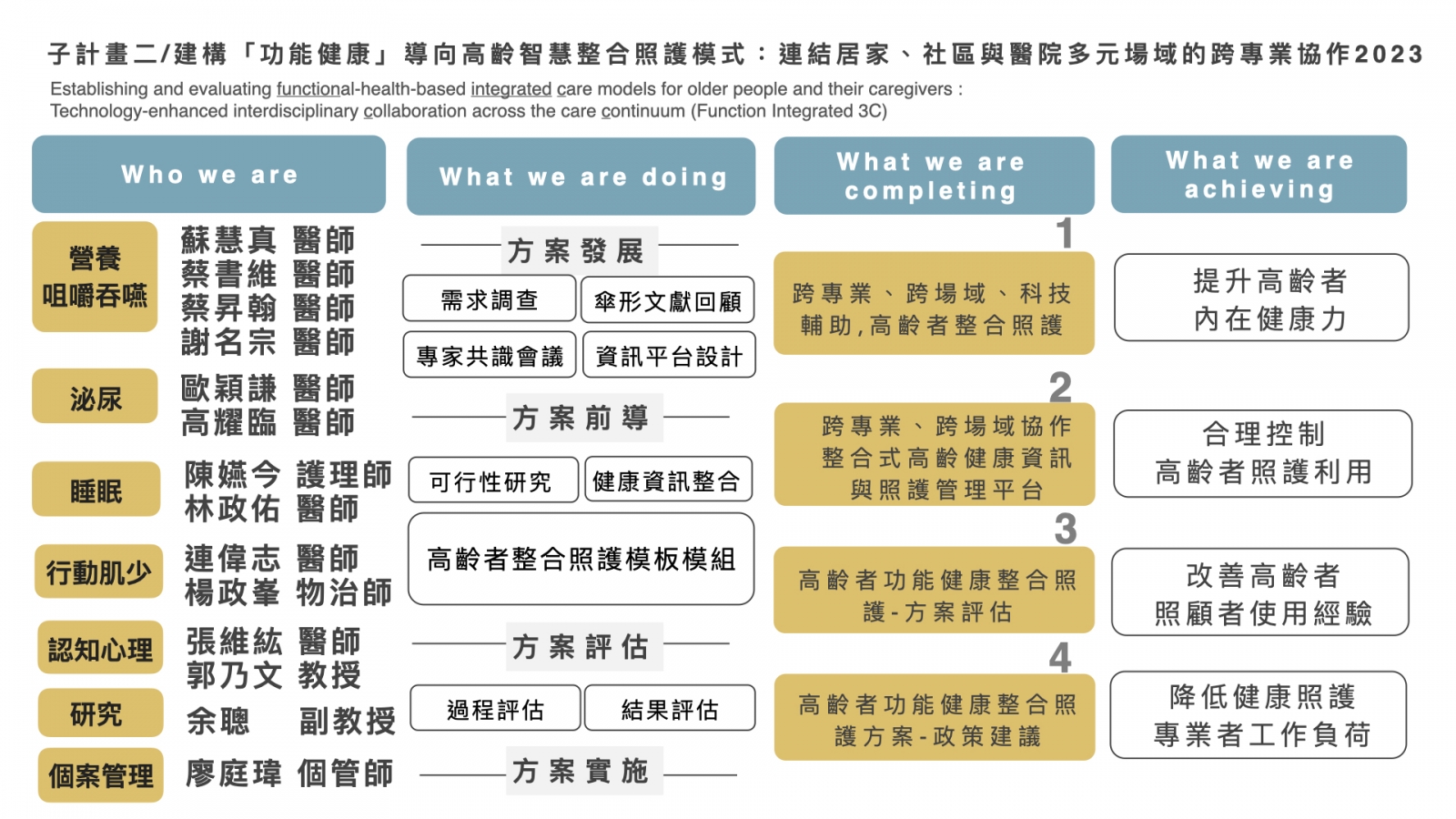
子計畫二以「衰弱不失能」為核心目標,建構以「功能健康」為導向之篩檢、評估與照護流程,串聯居家、社區及醫院三大照護場域。

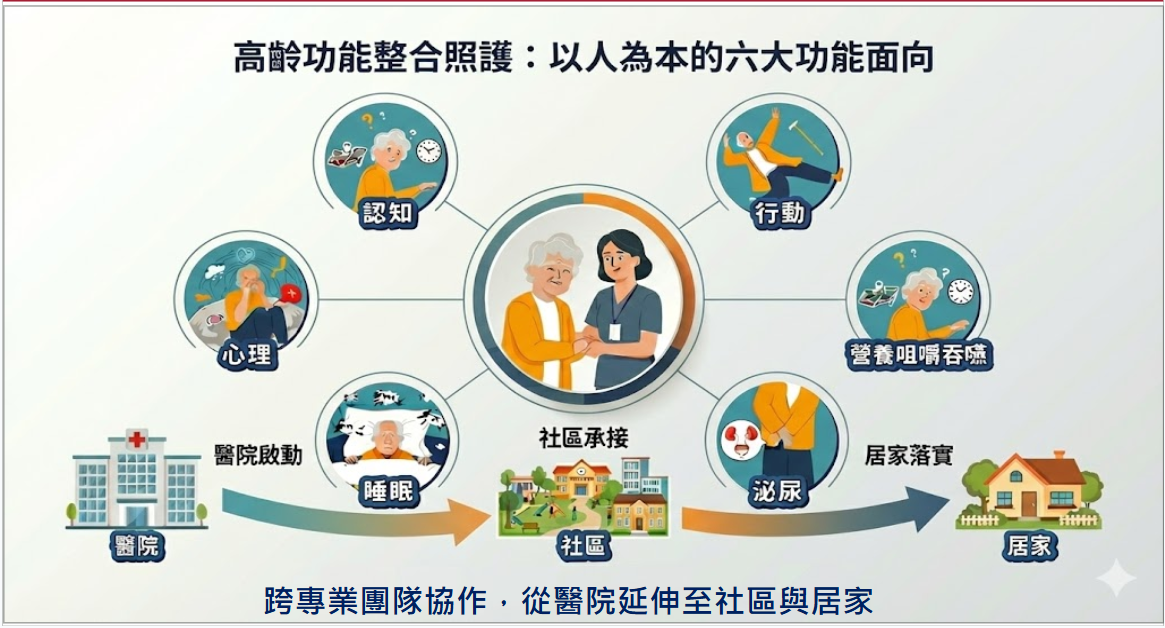
本計畫根據高齡者常見之健康功能問題,組成五個整合照護小組,分別聚焦於營養咀嚼吞嚥(好好吃)、睡眠(安穩睡)、行動(快快行)、認知心理(心歡喜)及泌尿(順順排)五大面向。各小組由跨專業成員組成,包含醫師、護理師、營養師、心理師、物理與職能治療師、語言治療師、社工師、各領域之專家學者等,負責發展並執行各功能面向之臨床照護流程與介入策略。
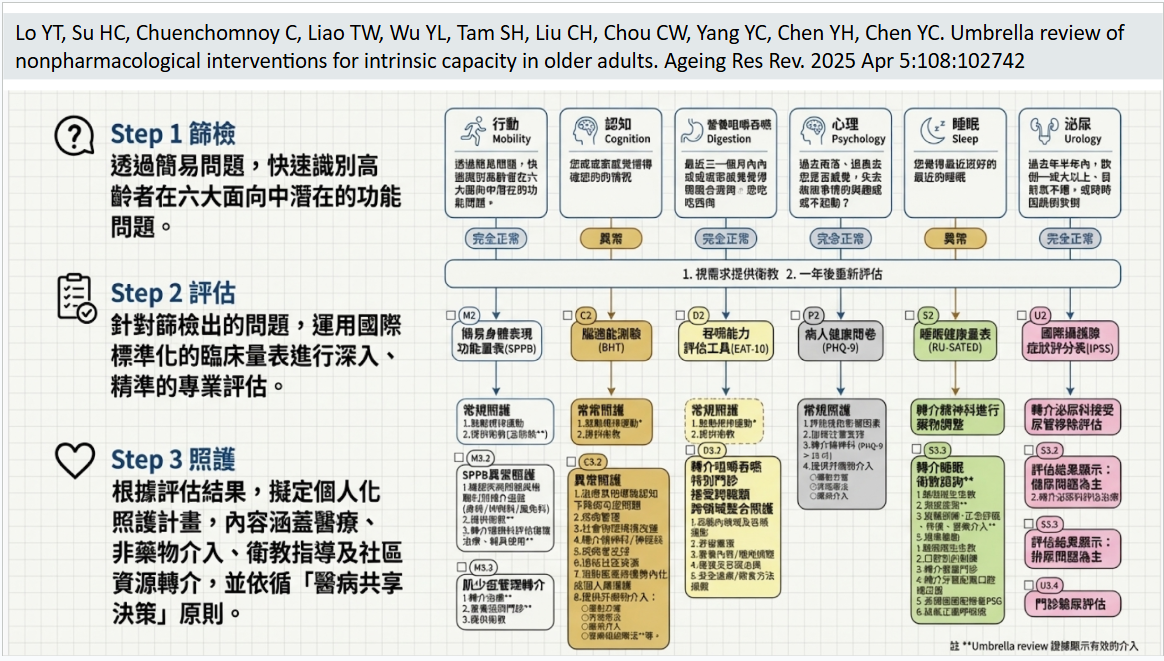
有了照護團隊的建立後,我們以世界衛生組織(WHO)提出之整合長者健康照護模式(Integrated Care for Older People, ICOPE)為核心架構,並參照現行臨床照護建議(如肌少症照護指引、咀嚼吞嚥困難照護建議、失眠之認知行為治療、失智症整合照護模式等),結合傘型文獻回顧(umbrella review)之實證結果,「建構出涵蓋營養咀嚼吞嚥、睡眠、行動、認知、心理與泌尿等六大健康功能面向的本土化整合照護流程」。各小組除依據臨床與研究實證建構功能照護流程外,並結合資訊科技、AI分析、社區衛教與跨場域連結,形成具「研究深度、 臨床實踐、連續與整合照護的專業團隊」。

團隊依據所建構之「六大健康功能面向整合照護模組」,進行三年共400位高齡者的實證研究,在2023年(第二年)收案30位高齡者,在2024年(第三年)收案292位高齡者,在2025年(第四年)收案78位高齡者。
經實際試行六大健康功能面向之整合照護模組後,子計畫二團隊依據執行經驗持續優化照護內容,並融合團隊撰寫之傘型文獻回顧論文〈Umbrella review of nonpharmacological interventions for intrinsic capacity in older adults, 2025〉之實證研究成果,強化照護策略之科學基礎。此外,團隊導入服務使用者導向的設計思考理念,發展出涵蓋「六大功能健康面向的篩檢、評估、照護三階段流程的整合照護模板」,完整整合六大健康功能面向,協助臨床團隊更有效率且一致性地執行高齡者整合照護。
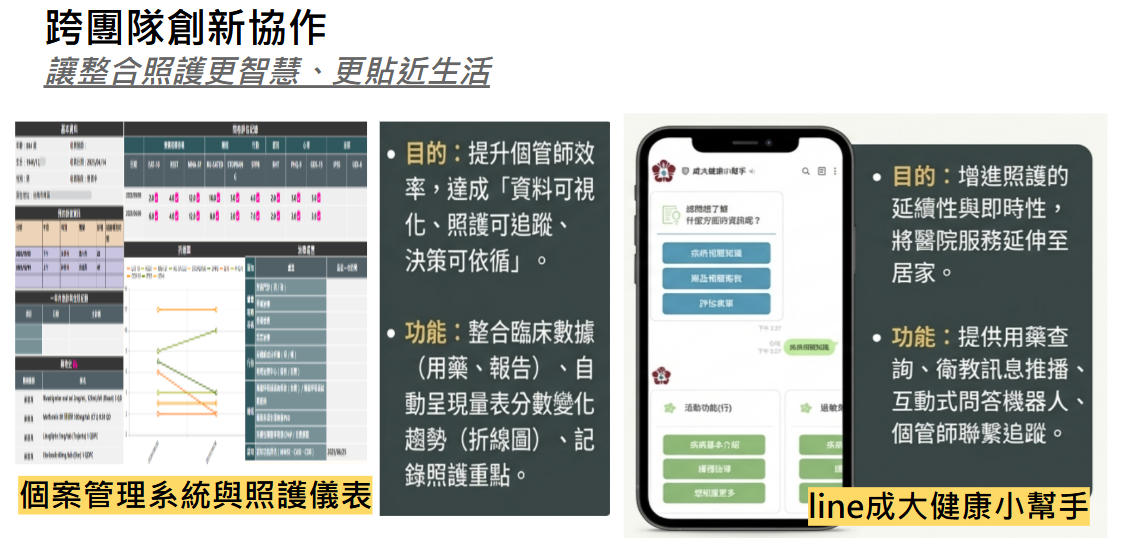
本計畫以「功能健康整合照護」為核心,透過跨團隊協作與多領域整合,逐步建構出兼具科技創新與人文關懷的高齡照護模式。六項跨團隊合作成果包含──臨床決策支援、健康管理工具、智慧輔具應用,到心理社會支持與非藥物性介入,皆具體實踐了以高齡者為中心、以需求為導向的整合照護精神。「個案管理系統與照護儀表板」,使個管師能即時掌握個案健康動態,提升追蹤與決策效率;「LINE成大健康小幫手」則讓照護延伸至日常生活,促進醫療團隊與病人、家屬的即時互動;「健康有活曆」以創新的自我監測工具,讓高齡者從被照顧者轉變為自我健康管理者;而智慧腳踏車的應用、年齡歧視觀點的導入、以及魔術介入的推行,分別從「身體」、「心理」、「社會」三個層面,具體實踐全人照護的內涵。
這些創新嘗試不僅促進跨專業團隊的交流,也讓整合照護不再侷限於醫療場域,而是延伸到社區與家庭生活,形成一個「科技支援、人本導向」的照護生態系,讓整合照護更智慧、更貼近生活,讓每一位高齡者都能「活得久,也活得好」。

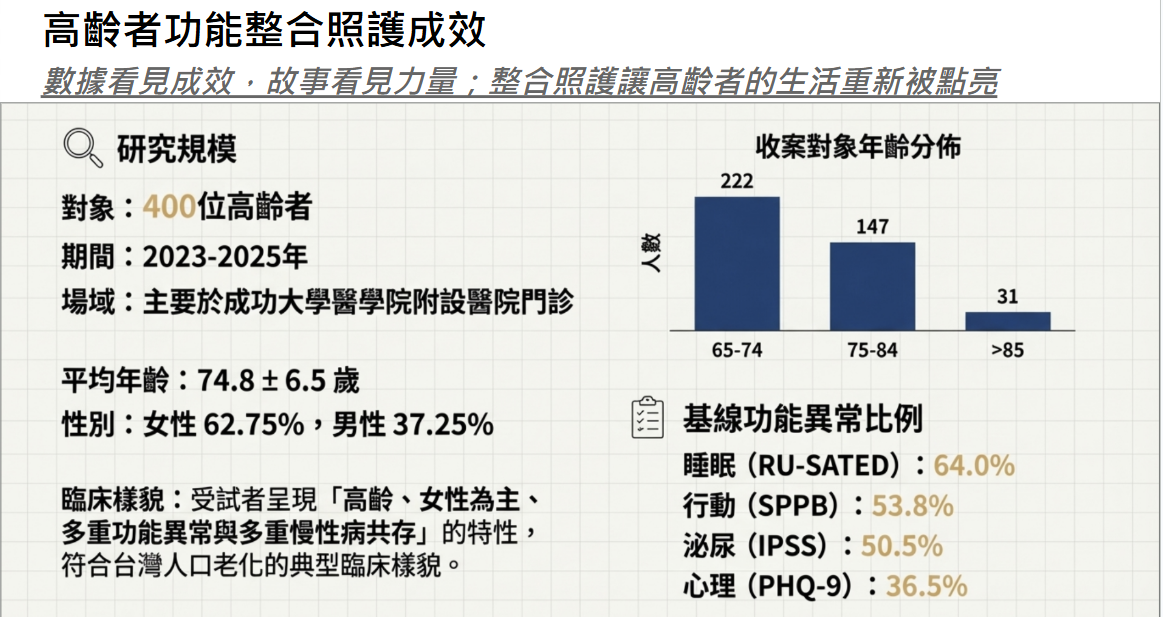
本研究共收案 400 位高齡者,平均年齡為74.8 ± 6.5 歲,其中女性佔 62.75%(251 人),男性佔 37.25%(149 人)。以年齡層分布來看,65–74 歲族群為主要收案對象(55.5%),其次為 75–84 歲(36.75%),85 歲以上則佔 7.75%。整體而言,受試者多屬「健康老化或輕度功能衰退期」的高齡族群。
整體族群在基線(T0)時依據不同量表分數呈現,六大功能構面分數已存在不同程度之差異:營養與吞嚥相關量表方面,BHT 為 10.43 ± 4.19 分、EAT-10 為 5.53 ± 7.54 分、MNA-SF 為 11.32 ± 2.78 分;行動力相關之 SPPB 為 6.60 ± 3.43 分;睡眠構面之 RU-SATED 與 STOP-BANG 分別為 6.80 ± 2.74 與 3.14 ± 1.34 分。心理構面方面,PHQ-9 與 GDS-15 基線分數分別為 7.61 ± 6.44 與 5.27 ± 4.14 分,顯示憂鬱症狀並不罕見。泌尿構面中,IPSS 為 14.27 ± 9.47 分,UDI-6 也呈現一定比例異常。
若以基線時異常比例評估,約四至六成個案在基線時即達到功能不良或症狀困擾的篩檢門檻。同時擁有以下疾病比例如慢性腎臟病(CKD)約占 23.3%,腦中風(CVA)17.5%,癌症約 15%,另有心衰竭、骨質疏鬆、骨折及神經系統疾病(如頭部外傷、蛛網膜下腔出血、腦腫瘤等)皆佔有一定比例。整體顯示,受試高齡者多具多重慢性病(multi-morbidity)特徵,且與功能性健康退化密切相關。
本研究收案對象呈現「高齡、女性為主、多重功能異常與多重慢性病共存」的特性,符合我國人口老化趨勢下的典型臨床樣貌。此樣本特徵充分反映整合照護模式之必要性,強調醫療、心理與生活層面之連結,以支持高齡者維持功能健康與生活品質。
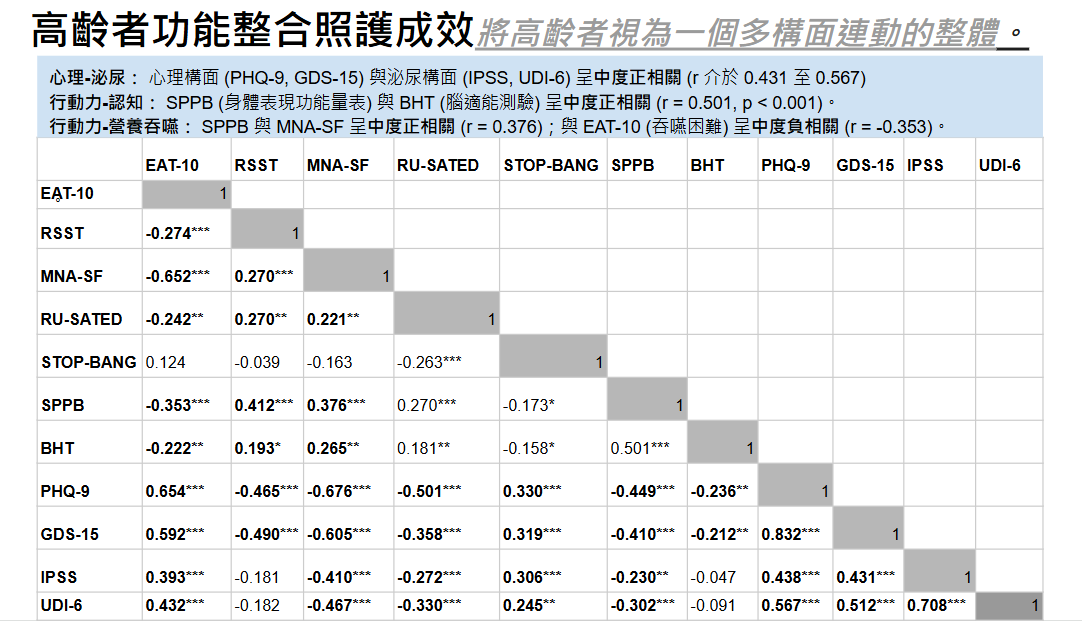
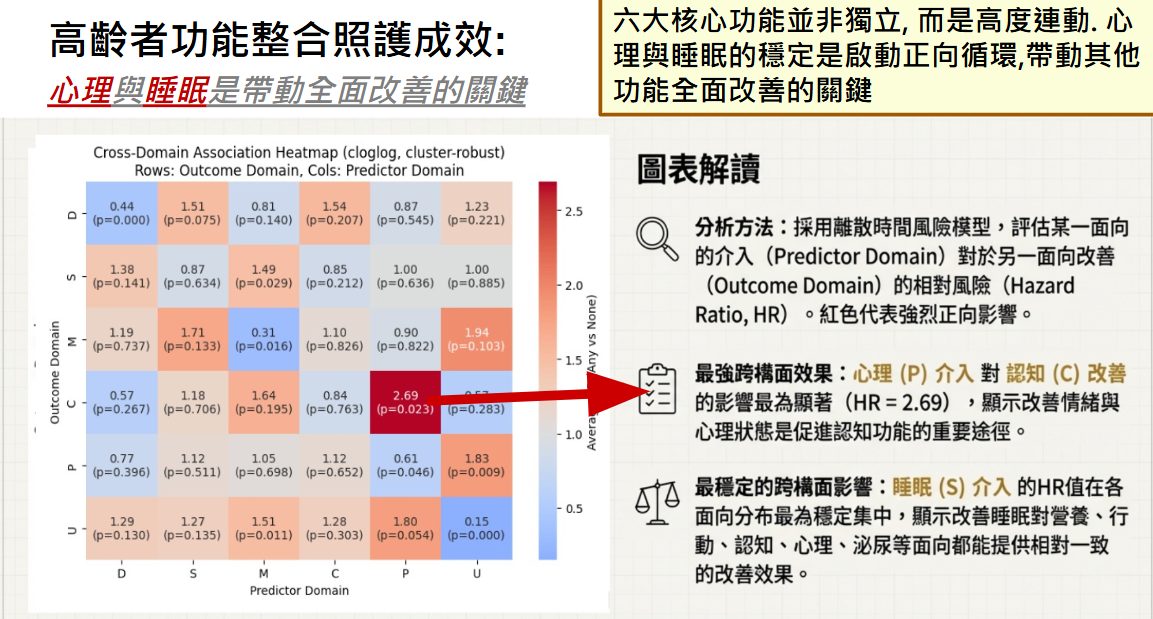
依基線量表分數進行相關分析,多數量表之間呈現統計的顯著相關性,顯示六大功能構面並非彼此獨立,而是具有一定程度的相關性。同一構面內中各量表,相關性最高,如心理構面中,PHQ-9 與 GDS-15 呈高度正相關(r = 0.83,p < 0.001);泌尿構面中,IPSS 與 UDI-6 也具有正相關(r = 0.71,p < 0.001)。
不同構面之間呈現中度相關性,**「心理健康」與「營養狀態」**是連動性最強的跨功能指標,顯示憂鬱和營養不良在高齡者中常相伴而生,需要組成跨專業團隊共同介入。**「行動力」與「認知功能」**之間存在顯著關聯,證實身體活動對於維持大腦健康至關重要。整體而言,各構面間普遍呈現輕度至中度相關性,僅少數組合(如認知與泌尿)呈現較弱相關。這些結果提供了重要的實證基礎,支持「功能健康導向」的整合照護模式,強調臨床人員不能單一處理某個症狀,而必須將高齡者視為一個多構面連動的整體。
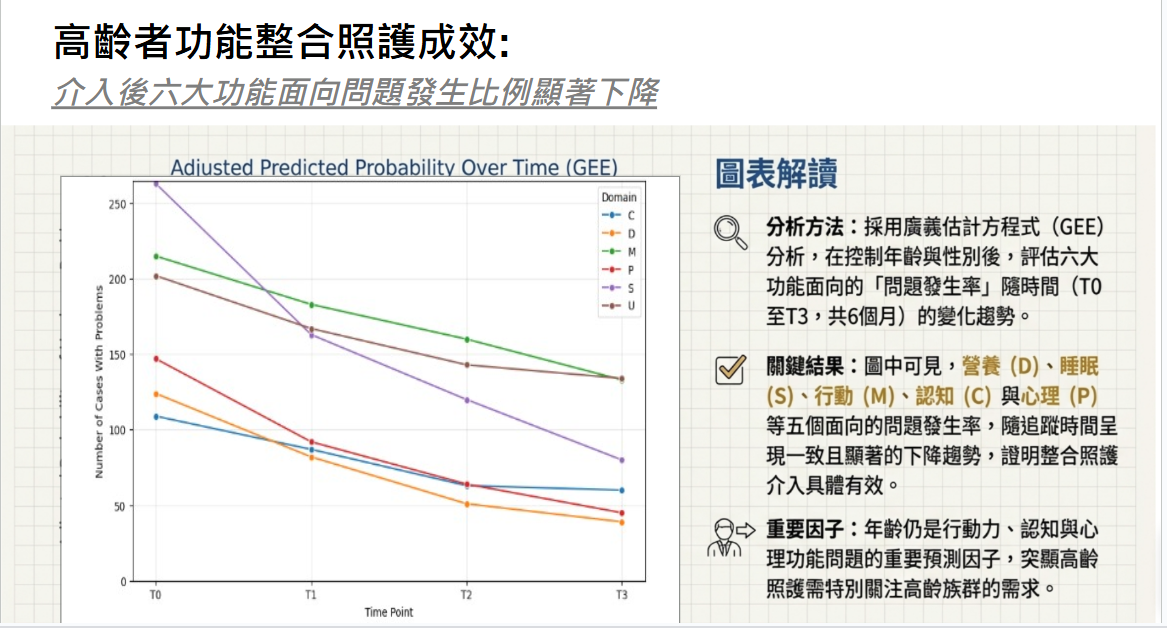
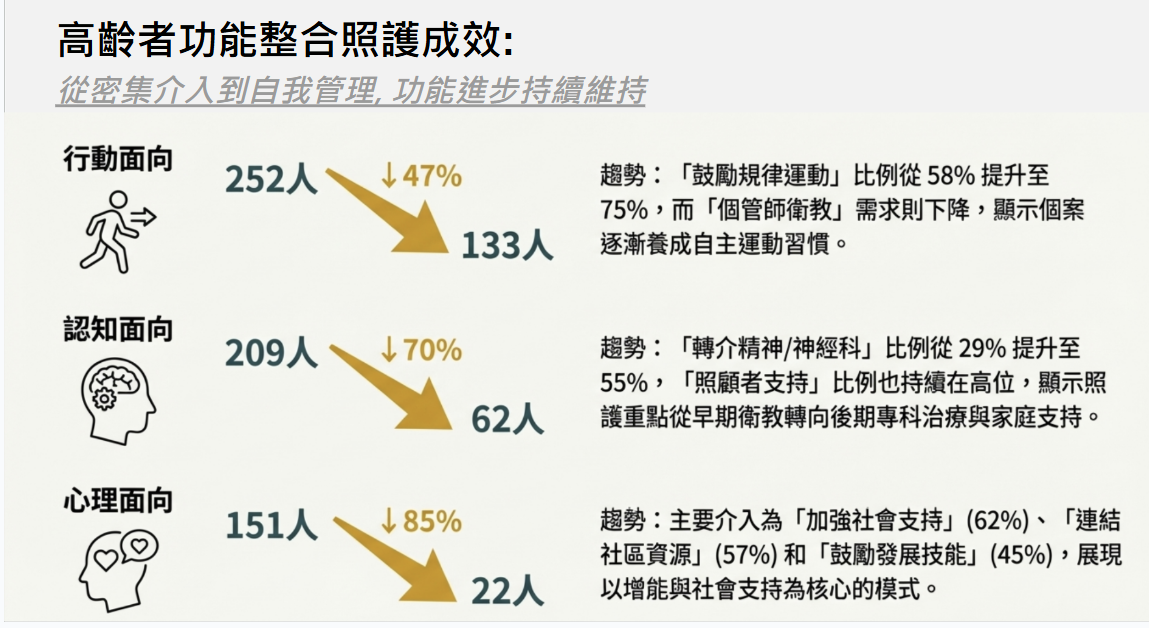
廣義估計方程式分析結果呈現出多數構面在追蹤期間均有一致且顯著下降趨勢,反映介入或追蹤過程中整體的功能改善。但是,年齡仍是行動、認知與心理構面之問題累積的重要預測因子,顯示未來高齡照護的規畫需要特別重視高齡族群的需求進行設計及介入。在六大構面有問題的參與者均隨時間的變化,可見所有構面有問題的人數均隨時間下降,與統計分析結果一致。

這三位長者的照護歷程,展現了高齡照護工作的真實樣貌──每一位個案的生命經驗、疾病歷程、家庭互動與社會角色都截然不同,個案的異質性高。因此,照護團隊並非採取制式化介入,而是依循「個別化照護(Individualized Care)」與「整合照護(Integrated Care )」的理念,透過跨專業合作(各專科醫師、營養師、物理/職能治療師、個管師),共同擬定最貼近個案生活脈絡的照顧計畫。
在這過程中,我們實踐了社會工作的「優勢觀點理論(Strengths Perspective)」,相信每位高齡者都有未被看見的力量與價值,照護團隊關注個案的優點而非疾病,透過發掘和肯定個案的優勢,增強其自信和能力。王阿姨在鼓勵中重拾社交與自我照顧的能力;張爺爺在失落與孤單中,透過團隊的陪伴重新感受人際連結;李爺爺則在疾病挑戰中,藉由運動與家庭支持找回自信與生活的節奏。
這些轉變不僅是身體的恢復,更是「心理韌性 (Psychological resilience)」的展現。根據老年心理學的觀點,高齡者在面對疾病與衰老時,若能保持自主權與我能感,將顯著提升其心理健康與生活滿意度。因此,我們在照護中強調「自我效能(Self-efficacy)」的建立,鼓勵高齡者參與決策、設定可達成的目標,讓他們重新感受到「我仍然能掌握自己的人生」。同時,老年社會學強調「持續理論(Continuity Theory)、活動理論(Activity Theory)」與「成功老化(Successful Aging)」的重要性。長者若能在原有的社會角色中持續發揮影響力,例如持續參與家庭、社區或工作事務,不僅能維持社會認同,也能強化身心功能。這在李爺爺持續參與公司決策、王阿姨參與社區活動、張爺爺重新建立人際互動中,都有明確體現。
從個案管理的角度來看,這三段照護案例正是「以人為中心的整合照護(Person-centered Case Management)」的實踐:以個案及其家庭為中心,與個案及家人共同擬定個別化的照護方案,讓照護成為一段「被理解、被尊重、被陪伴」的過程。這些持續的追蹤、監測與陪伴,讓醫療、照護與心理支持不再是分散的片段,而是交織成一條穩定且有溫度的照護網絡。
整合照護導入建議:從理念到行動的實踐路徑
若醫療院所希望導入本計畫之「功能健康整合照護模式」,建議可依循以下步驟,逐步建構屬於自身院內的整合照護系統:
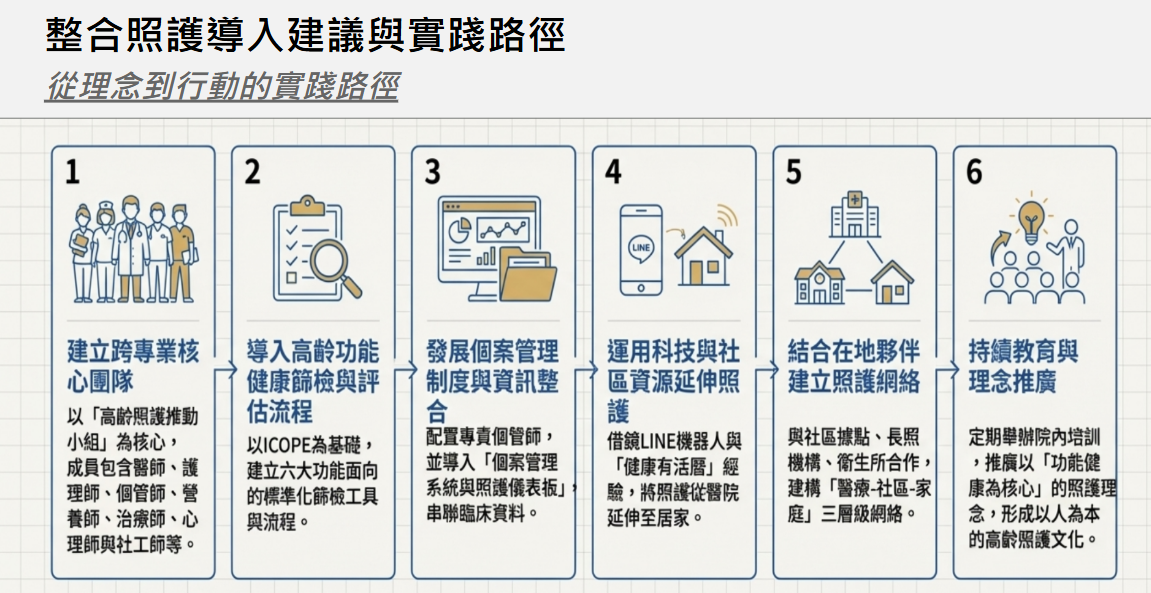
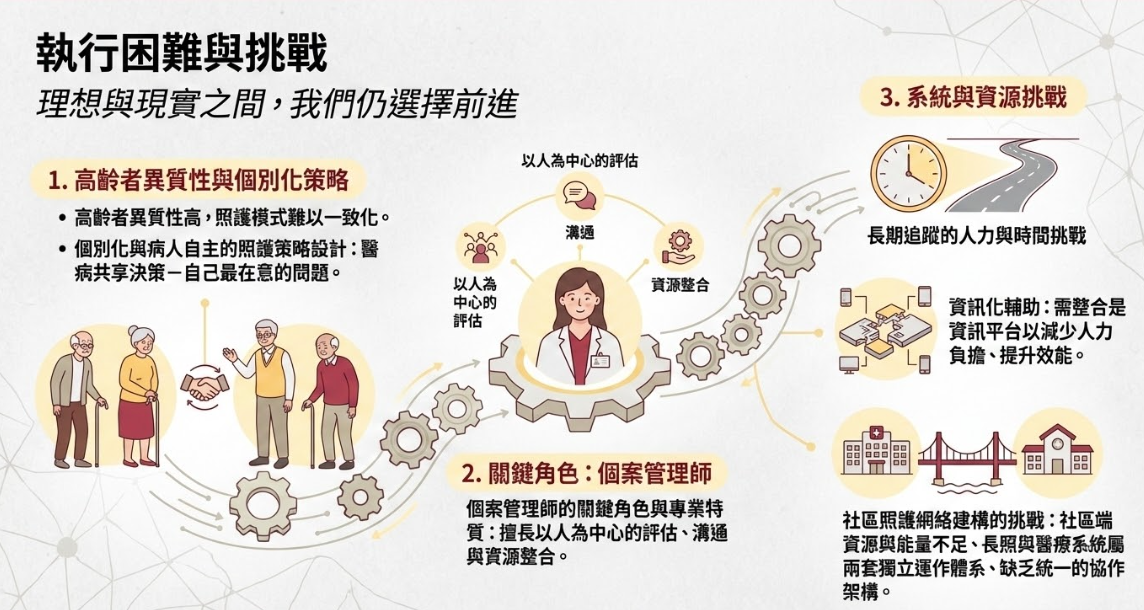
(一)建立跨專業核心團隊
整合照護的推動需跨越單一科別與專業界線,建議以「高齡照護推動小組」為核心,成員包含醫師、護理師、個案管理師、營養師、復健治療師、心理師與社工師等。初期可從少數核心醫師(如神經科、家醫科、復健科)試點,建立跨專業溝通機制,逐步擴展至全院。
(二)導入高齡功能健康篩檢與評估流程
以世界衛生組織 ICOPE 架構為基礎,建立六大健康功能面向(營養咀嚼吞嚥、睡眠、行動、認知、心理、泌尿)之篩檢工具與標準化作業流程,並可結合現有門診動線,於候診或回診時執行初步篩檢,作為後續整合照護的起點。
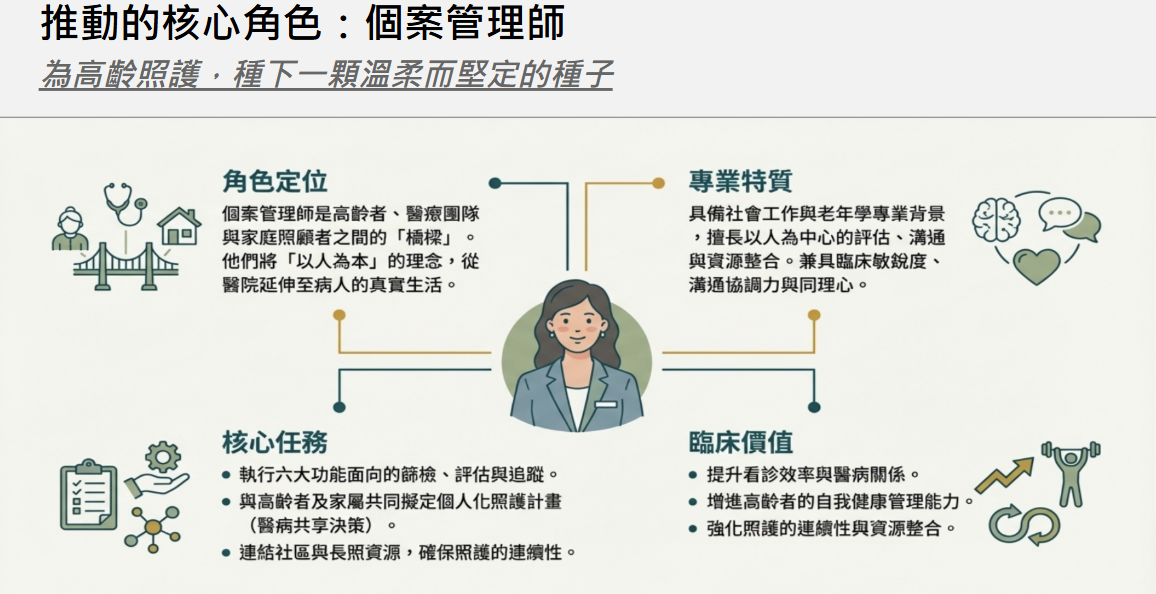
(三)發展個案管理制度與資訊整合
個案管理師為整合照護的核心角色,建議醫院可配置受過高齡照護、護理或社會工作訓練之專責個管師,並導入「個案管理系統與照護儀表板」,以串聯病歷、用藥、量表、追蹤紀錄等資料,讓醫療決策更即時、完整。
(四)運用科技與社區資源延伸照護
可借鏡「LINE成大健康小幫手」與「健康有活曆」的經驗,讓照護從醫院延伸到居家與社區。結合數位工具與紙本自我管理手冊,讓高齡者主動參與自身健康監測與生活管理,強化照護的持續性與自我效能。除此之外,也可考慮多加應用健康存摺並強化其功能,不只是記錄就醫和用藥,更要擴展到高齡者的核心功能評估,例如ICOPE的結果,並由高齡個管師館案並追蹤,也可提早發現新問題及早介入。
(五)結合在地夥伴建立照護網絡
與社區據點、長照機構、衛生所與非營利組織合作,共同建構「醫療-社區-家庭」的三層級照護網絡。可由醫院提供臨床評估與教育訓練,社區端執行健康促進課程與後續追蹤,形成雙向轉介與支持機制。
(六)持續教育與理念推廣
整合照護不僅是一套流程,更是一種文化。建議醫院定期舉辦院內培訓與工作坊,推廣以「功能健康為核心」的照護理念,讓臨床人員能以同理心與整合思維看待高齡病人,逐步形成以人為本的高齡照護文化。
整合照護的導入不僅是醫療技術的升級,更是「醫療模式的轉譯」。當醫院願意從疾病導向走向「功能健康導向」,從臨床治療走向「全人支持」,整個團隊就會發現,照護不再只是治療,而是一場與高齡者同行、共創尊嚴與希望的旅程。
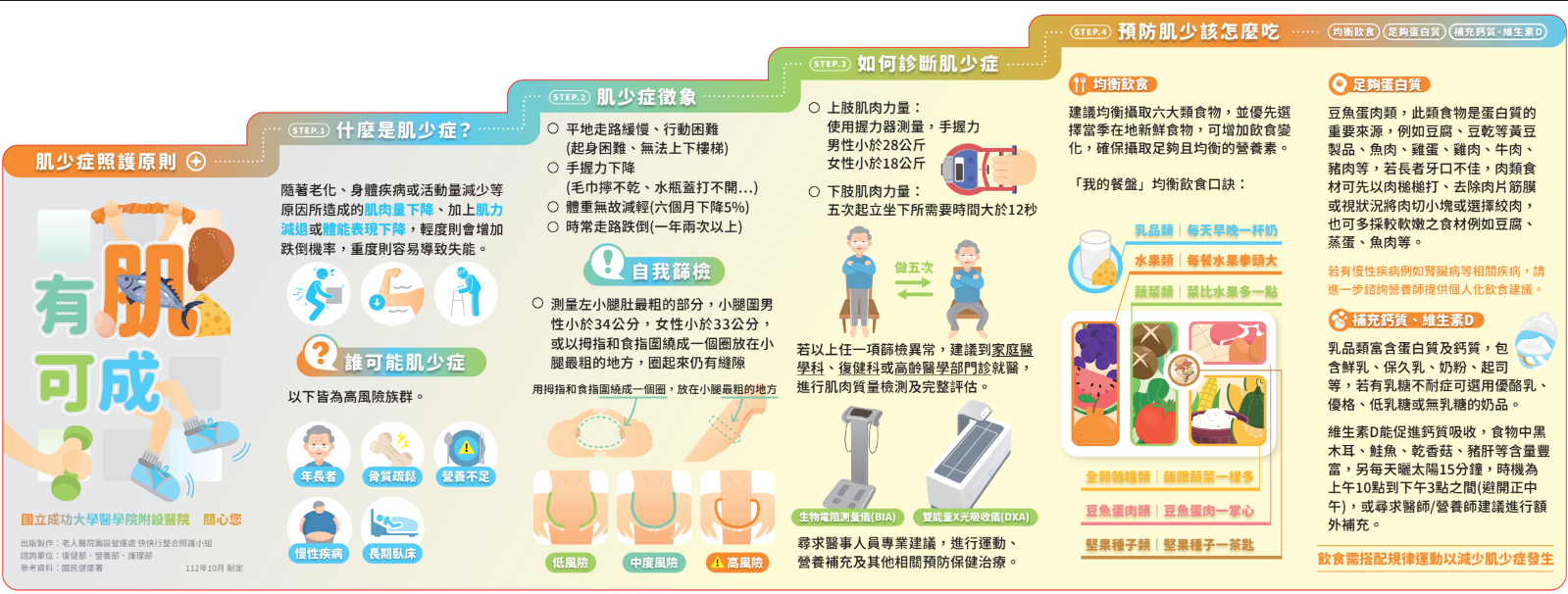
有肌可成-肌少症照護原則衛教單張
出版製作:老人醫院籌設營運處 快快行整合照護小組
諮詢單位:復健部、營養部、護理部
參考資料:國民健康署
制定日期:112年10月
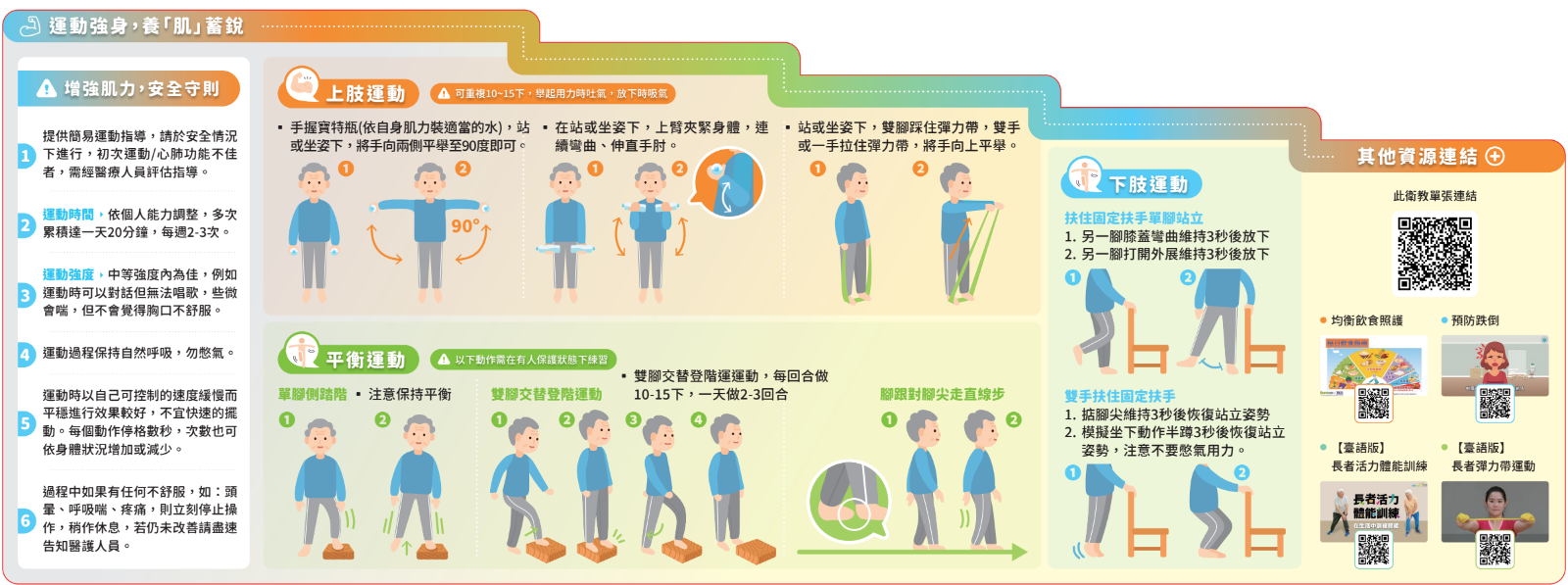
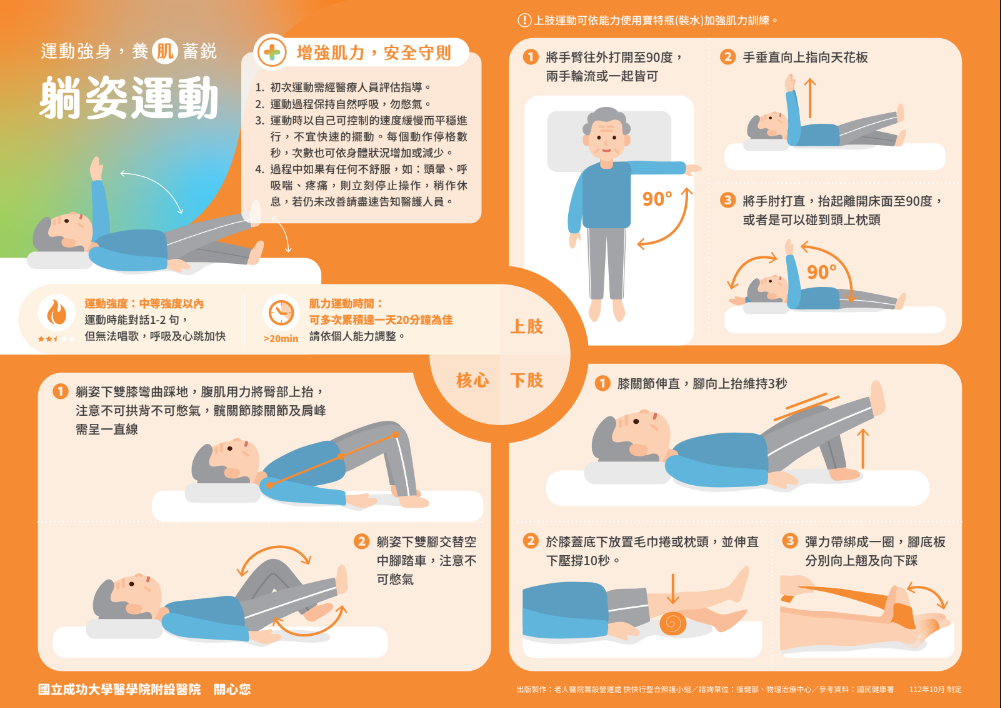
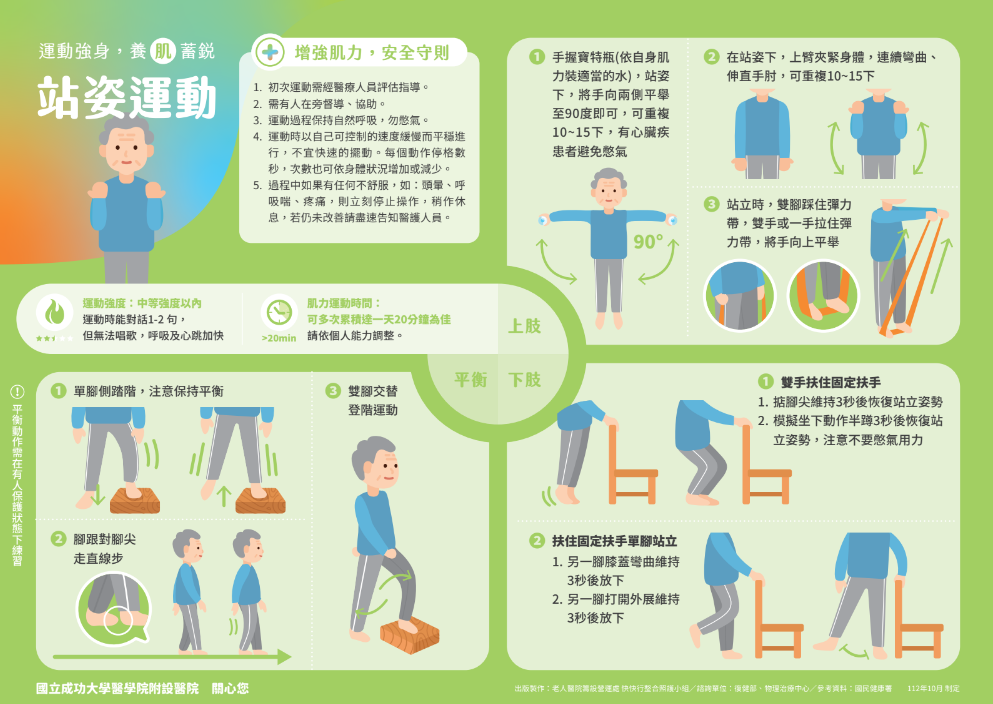
運動強身 養肌蓄銳-躺姿、坐姿、站姿運動衛教單張
出版製作:老人醫院籌設營運處 快快行整合照護小組
諮詢單位:復健部、物理治療中心
參考資料:國民健康署
制定日期:112年10月

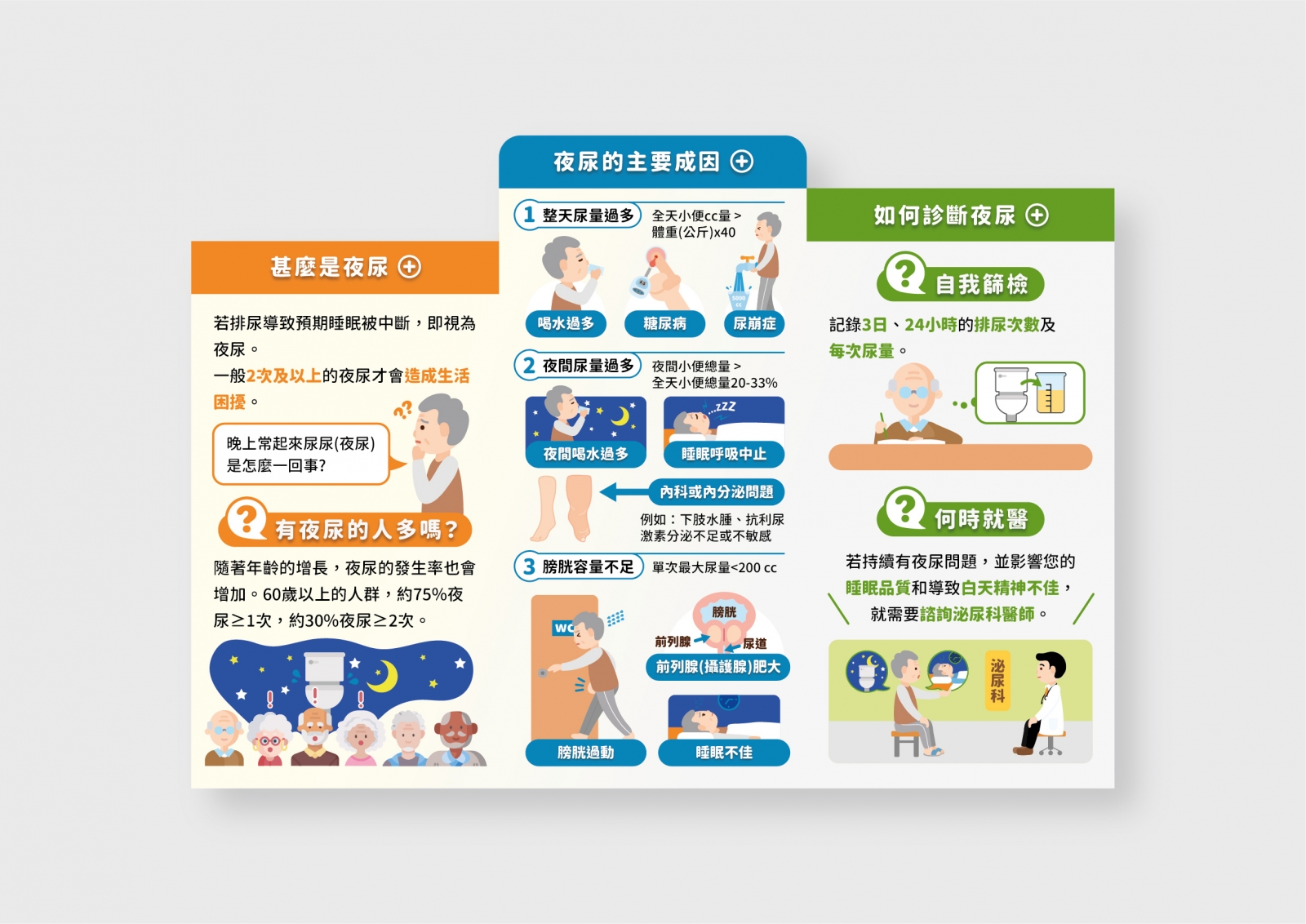
晚上頻尿好困擾? 夜尿衛教單張
出版製作:老人醫院籌設營運處 順順排整合照護小組
諮詢單位:泌尿部、護理部、健康教育中心
制定日期:113年7月